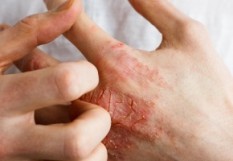
Egora : Que sait-on de la physiopathologie de la dermatite atopique (DA) ? Pr Sébastien Barbarot* : Pour qu’une DA puisse advenir, il y faut deux conditions. La première est une anomalie de la barrière cutanée, congénitale, caractérisée essentiellement par un déficit en une protéine, la filaggrine. Celle-ci permet l’humidification de la peau qui est donc de manière constitutive, dans le cas de la DA, carencée en filaggrine. La peau est plus sèche, plus poreuse vis-à-vis des antigènes de l’environnement (particules polluantes) et plus sensible aux aléas climatiques. Le système immunitaire est alors stimulé, ce qui produit de l’inflammation. Deuxième anomalie, la réponse du système immunitaire à ce contact antigénique, disproportionnée, à l’origine d’une inflammation avec production de cytokines (identiques à celles de l’asthme) qui aggrave l’altération de la barrière, chacun de ces dysfonctionnements (anomalie de la barrière et réponse immunitaire inappropriée) entretenant l’autre… La maladie, chronique, est déterminée par un ensemble de gènes et peut par conséquent se transmettre aux descendants : le principal facteur de risque de survenue de DA - avec le mode de vie “occidental“ (familles peu nombreuses, peu de mode de garde collectif ou de contact avec les animaux) – est effectivement l’existence de parents du premier degré eux-mêmes atopiques. Ce terrain prédisposant expose à d’autres pathologies atopiques : allergie alimentaire, conjonctivite allergique, asthme, un spectre de maladies qui ont en commun une inflammation de type Th2 (une activation des lymphocytes helpers de type 2). Parmi ces gènes, certains codent pour la filaggrine, une observation qui a remis l’altération primitive de la barrière cutanée au premier plan. 25 % des enfants en sont atteints, la moitié débutant la maladie avant l’âge de 6 mois. Quelle prise en charge peut-on proposer ? Un préalable est l’amélioration de la perméabilité de la barrière à l’aide d’émollients, plus ou moins épais, plus ou moins gras, qui à la fois hydratent et limitent la perte insensible en eau, en particulier sur le visage et les plis où la peau est plus fine. On ne sait pas aujourd’hui comment restaurer cette perméabilité ou prévenir la DA : une étude a récemment remis en question l’efficacité des émollients en prévention primaire, quand ils sont appliqués dès la naissance chez des nourrissons de famille atopique. Le microbiote est, en l’occurrence, une voie de recherche. En prévention secondaire, les émollients permettent d’espacer les poussées, alors de moindre intensité. Indispensables encore, les dermocorticoïdes pour contrôler l’inflammation et restaurer la barrière, de classe forte ou modérée à forte, à appliquer dès le début des symptômes, une fois par jour avant l’émollient, jusqu’à la disparition des signes d’inflammation et une peau lisse, en 8 à 10 jours habituellement. Les antihistaminiques sont sans effet… La réapparition des symptômes n’est pas le reflet d’un échec du traitement mais une nouvelle poussée. Les soins d’hygiène ne doivent pas amplifier la sécheresse constitutionnelle de la peau : gel sans savon, pain surgras, pas de bain moussant, bain quotidien possiblement mais court, vêtements doux et point trop échauffants. Quels nouveaux traitements ? Pour ce qui est des topiques, les dermocorticoïdes sont déjà très efficaces. Nous attendons beaucoup, pour les formes les plus sévères (5 à 10 % des DA), des traitements systémiques, par la bouche ou en injection. Le premier à disposer d’une AMM pour l’enfant est le dupilumab (Dupixent), un anticorps monoclonal dirigé contre le récepteur de l’interleukine 4 (une cytokine Th2) ; il est efficace sur l’inflammation, le prurit, etc. Disponible et remboursé à partir de l’âge de 12 ans, il devrait l’être bientôt dès 6 ans (et à terme dès 6 mois). Il est indiqué pour les formes sévères qui débutent tôt, dès les 6 premiers mois de vie, très étendues et symptomatiques (érythème, suintements, prurit, etc.), assorties de comorbidités de type Th2 (allergies alimentaires notamment, à l’œuf, au lait, au blé et/ou au poisson). A noter, la DA n’est pas une indication à réaliser une enquête allergologique alimentaire : inutile donc de pratiquer des tests avant la diversification entre 4 et 6 mois (fenêtre d’introduction des aliments réputés les plus allergisants), excepté en cas de signes d’allergie alimentaire évidents (choc, malaise, œdème des lèvres).
*Le Pr Barbarot déclare participer ou avoir participé à des interventions ponctuelles pour Almirall, Sanofi-Genzyme, Abbvie, Novartis, Janssen, Leo-Pharma, Pfizer, Eli Lilly, UCB Pharma, Chiesi.
La sélection de la rédaction



Etes-vous prêt à stocker des vaccins au cabinet?
Fabien BRAY
Non
Je tiens à rappeler aux collègues que logiquement tout produit de santé destiné au public stocké dans un frigo, implique une traça... Lire plus