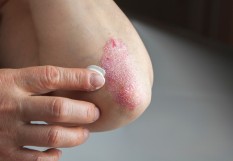
Le vitiligo est une dermatose d’origine auto-immune (dirigée contre les mélanocytes), qui touche tous les phototypes. Elle est naturellement plus visible sur les peaux foncées, et est alors plus affichante. Si le risque de vitiligo est multiplié par 4 en cas d’atteinte maternelle par exemple, la maladie n’est pas héréditaire. Point d’œdème ou de rougeur, mais un discret prurit précède les lésions, de dépigmentation qui touche la peau et les poils de façon diffuse (mais symétrique) ou, dans 5 à 15% des cas segmentaire (un avant-bras par exemple). Les lésions se présentent en confettis (confondus alors parfois avec une mycose), puis s’étendent ; elles peuvent être trichromiques (avec une zone plus foncée en périphérie) ; ou se développer sur des sites de friction (phénomène de Koebner). Évolution par poussées Une fois le diagnostic évoqué, une évaluation clinique (à la lampe de Wood) et un score de sévérité en fonction du type des lésions et de leur localisation sont établis. Ils déterminent la prise en charge. Les muqueuses ou les zones glabres sont à l’évidence plus difficiles à repigmenter, ainsi que celles induites par la friction ou le grattage. Un visage repigmente plus facilement qu’un avant-bras. Le coude notamment est une zone “difficile“. La maladie évolue par poussées, celles-ci étant favorisées par le stress au sens médical du terme, psychologique, chirurgical, infections virales ou bactériennes, bouleversements hormonaux. "Ce n’est toutefois pas une maladie psychosomatique", insiste le Pr Thierry Passeron, chef du service dermatologie et vénéréologie au CHU de Nice. Dermocorticoïdes et UV Quoi qu’il en soit, le traitement repose en première intention sur les dermocorticoïdes (DC) comme le confirment les recommandations actualisées (en cours), une fois le soir, 15 jours par mois pendant 6 mois (avant une réévaluation et la poursuite du traitement, long, 6 à 24 mois) sur le corps uniquement ou, sur le visage, le tacrolimus (2 applications par jour pendant 6 mois), ce qui permet une repigmentation du corps pour 50% des patients (les mains et pieds étant des zones très “difficiles“), du visage dans 70 à 80% des cas. Un traitement d’autant plus efficace qu’il est combiné à une exposition solaire l’été et aux UVB l’hiver. L’idée que les personnes souffrant de vitiligo, ayant donc perdu des mélanocytes, auraient davantage de carcinomes de la peau ou de mélanome est fausse : "Ils en font trois moins que les autres, indemnes de vitiligo." Au moins la moitié des patients ont une “mémoire cutanée“ de la maladie qui réapparaît quand la pression thérapeutique s’allège… Le tacrolimus pour le visage ou les DC pour le corps à doses filées (2 fois par semaine) permet de maintenir la repigmentation dans la plupart des cas.
Par ailleurs, lorsque le vitiligo, actif, s’étend rapidement, on peut proposer de petites doses de corticoïdes par voie orale, associées à des UV pendant 3 à 6 mois, ce qui bloque les poussées 9 fois sur 10. A noter, le tacrolimus est utilisé, s’il doit l’être, hors AMM, puisqu’un risque à l’exposition solaire est signalé avec le médicament ; et pourtant celle-ci est recommandée lors du traitement… Premier anti-JAK Plus spécifiques, les traitements de ces dernières années sont basés sur la physiopathologie du vitiligo. Le plus avancé, le ruxolitinib, est un inhibiteur de kinase de la famille des anti-JAK. Ce topique est le premier à obtenir une AMM, aux Etats-Unis. Bien toléré, sans surveillance biologique particulière, il permet une repigmentation du visage pour 75% des patients (adultes et adolescents de plus de 12 ans) à un an, 100% s’il est associé aux UV (qui stimulent la différentiation des cellules souches). Pour les autres localisations, cou, bras, tronc, la moitié de ces patients ont une repigmentation de plus de 50%. Une AMM européenne est espérée pour début 2023. Trois autres inhibiteurs de JAK sont en fin de phase 2. L’intérêt de ces médicaments per os, pour les formes les plus étendues ou très actives, doit être confirmé. Recherche active En cours également, qui témoigne de la recherche foisonnante, l’essai ERASE Vitiligo où l’on traite le vitiligo dès son démarrage (avant ses 6 mois) avec des minipulses de corticoïdes par voie orale associés à des UVB, un traitement qui paraît prometteur, avec une repigmentation pour tous, se réjouit le Pr Passeron, investigateur principal. Pour les zones les plus difficiles (dos de la main, coudes, genoux ou poignets), une étude débutera cet hiver qui évaluera l’efficacité de la greffe de suspension épidermique combinée aux anti-JAK topiques (PREVENT). www.cure-vitiligo.com, pour juger de l’activité de la recherche sur le vitiligo et rejoindre un essai.
Après l'angine et la cystite, faut-il autoriser les pharmaciens à prendre en charge davantage de pathologies "simples"?

François Pl
Non
Petit extrait d'une interview du Dr C. Recchia : "avoir une angine en hiver est presque devenu… banal. Pourtant, comme l’explique... Lire plus
La sélection de la rédaction