FMC : 10 points clésVitiligo
Une association à d’autres pathologies inflammatoires doit être recherchée.
-
01Point formation n°1
Le vitiligo est une hypopigmentation parcellaire bien limitée de la peau ou des muqueuses, secondaire à une perte de mélanocytes. Sa prévalence est de 0,5 % dans le monde, avec une fréquence identique chez les hommes et les femmes. Dans près de 70 % des cas, les premières manifestations sont objectivées chez les patients ayant moins de 30 ans.
-
02
Plusieurs mécanismes peuvent être responsables d’un vitiligo : des perturbations métaboliques (phénomène d’autodestruction), un détachement cellulaire (mélanocytorrhagie), un stress oxydatif, une réaction inflammatoire, un mécanisme auto-immun.
-
03
Une composante génétique est retrouvée pour 30 % des personnes atteintes.
-
04
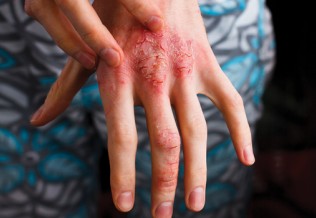
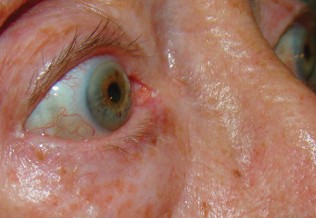
Le vitiligo non segmentaire est la forme clinique la plus fréquente. Cette dernière se caractérise par des phases alternant poussées et périodes de rémission. On observe des lésions le plus souvent symétriques à type de placards hypopigmentés dont la taille est comprise entre 0,5 à 5 cm. Les zones dépigmentées sont généralement centrées sur des parties du corps où s’exercent des pressions (phénomène de Koebner). Les formations sont maculeuses, et la teinte varie entre blanc crayeux et marron. Parfois, il est possible de rencontrer un vitiligo trichrome du fait d’une juxtaposition de plusieurs stades évolutifs. Cette forme de vitiligo est surtout observée au niveau des mains, des pieds, de la face (narines, bouche, pourtour des yeux), de l’ombilic, de la région anale, ou des mamelons.
-
05
Le vitiligo segmentaire (10 % des cas) a un caractère unilatéral. Il est le plus le plus souvent stable. Il débute dans l’enfance, et ne touche pas la ligne médiane. De plus, l’hypopigmentation est centrée sur une bande horizontale (un dermatome). Une atteinte folliculaire peut être associée.
-
06
Une association avec d’autres pathologies auto-immunes est possible. Il peut s’agir d’une maladie de Basedow, d’une thyroïdite d’Hashimoto, d’une maladie d’Addison, d’une anémie de Biermer, d’un lupus ou d’une Mici. De ce fait, il ne faut pas hésiter à demander des bilans biologiques centrés sur ces pathologies, et à effectuer un examen clinique ciblé sur la thyroïde.
-
07
Le diagnostic est le plus souvent clinique. Cependant, dans les cas où un doute existe, il est possible de recourir à un examen avec la lumière de Wood, voire une étude anatomopathologique. L’étude histologique retrouve alors une absence de mélanocytes mais aussi une réaction lymphocytaire associée.
-
08Point formation n°8
Plusieurs diagnostics différentiels doivent être évoqués :
– le pityriasis alba. Cette dermatose se caractérise par une desquamation fine. Les contours sont le plus souvent mal limités ;
– le pityriasis versicolor. Dans ces cas, il existe aussi une fine desquamation. De plus, il est possible de retrouver une fluorescence jaune à la lumière de Wood ;
– le piébaldisme. Il s’agit d’une dépigmentation ventrale centrée sur la face antérieure du thorax, associant une mèche au niveau du cuir chevelu de couleur blanche. Le plus souvent les extrémités sont épargnées ;
– le mycosis fongoïde (hématodermie). Il peut se caractériser par une plage de dépigmentation initiale. Dans ce cas, il est important d’effectuer une étude histologique ;
– la leucodermie associée au mélanome malin. Dans ces cas, l’examen histologique reste fondamental pour objectiver la présence de mélanocytes. -
09
Le traitement du vitiligo dépend de son importance. En première intention, pour les formes limitées, on peut utiliser :
– des dermocorticoïdes puissants deux fois par semaine, et plus faibles pour les autres jours ;
– des dérivés de la vitamine D (calcipotriol) ;
– des inhibiteurs de la calcineurine.
En deuxième intention (le plus souvent pour les formes étendues), on utilise la photothérapie.
En troisième intention, il est possible de recourir à des traitements chirurgicaux, à type de greffe ou de transplantation de mélanocytes.
L’efficacité des ces thérapeutiques est relative, et il est nécessaire de discuter avec le patient pour connaître ses souhaits. -
10
30 % des patients observent une repigmentation partielle de zones photoexposées. Le plus souvent, les patients notent une évolution rapide du vitiligo, qui se stabilise secondairement. Cependant, dans certains cas, il existe une évolution rapide qui peut induire une dépigmentation généralisée.
Références :
- Seneschal J, Taïeb A. Vitiligo, où en est le traitement ? La Revue du Praticien MG 2016;30(961):370-1.
- Habif T. Maladies cutanées. Diagnostic et traitement. France. Éd. Elsevier 2008.
- Saurat JH, et al. Dermatologie et infections sexuellement transmissibles. Éd. Elsevier-Masson 2017.
- Fitzpatrick TB. Atlas en couleurs de dermatologie clinique. Éd. Flammarion Médecine-Sciences 2007.
- Bolognia JL. Dermatologie : l’essentiel. Éd. Elsevier Masson 2018.
Le Dr Pierre Francès déclare n’avoir aucun lien d’intérêts concernant les données présentées dans cet article.