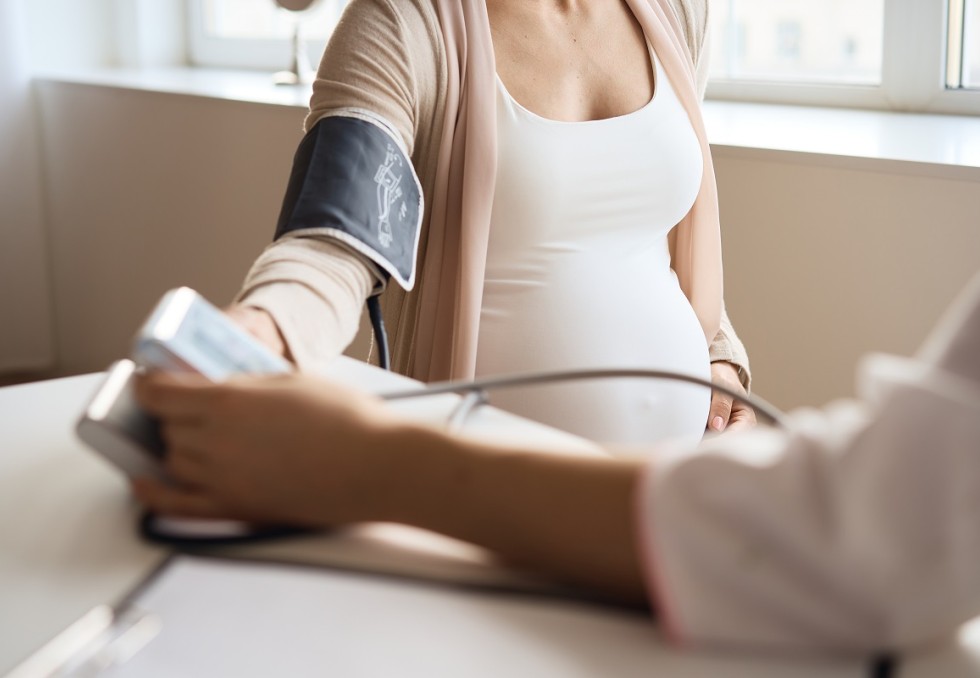
Au moins 8 (voire 15%) des femmes enceintes sont hypertendues, que l’HTA préexiste ou s’installe pendant la grossesse (4%), habituellement en 2e partie de gestation (pour les 3 quarts après 34 semaines). "La complication la plus redoutée est la pré-éclampsie (pour 2%), et plus volontiers pour les femmes hypertendues préalablement à leur grossesse et non contrôlées ; ce qui oblige à la délivrance, son seul traitement avec l’aspirine", insiste le Pr Daniel Vaiman (Institut Cochin à Paris). Le décès maternel peut survenir jusqu’à au moins une semaine après l’accouchement. Et cet "évènement n’est pas sans conséquence sur le rein, le cerveau, le système cardiovasculaire... et au total l’espérance de vie", souligne-t-il. L’hypothèse physiopathologie retenue, la plus étayée, est celle de la transformation des artères spiralées utérines, sous l’effet de l’invasion de trophoblastes (à l’instant où deux organismes de génétique différente entrent en contact intime), en une sorte de veine. En raison d’un défect immunologique de nature génétique, cette invasion provoquerait la sécrétion d’antiangiogéniques et ainsi un message de détresse du placenta. A noter, l’activité physique protège de la pré-éclampsie. Péripartum à risque Les complications d’une HTA gestationnelle surviennent à court et long terme. L’analyse des données de la cohorte Conception met en évidence que la période la plus à risque de maladies cardiovasculaires (1re cause de décès maternels), est celle du péripartum, par comparaison au temps total de la grossesse ou au post-partum (six semaines). En effet, le péripartum est marqué par des incidents nombreux sur seulement quelques jours. Peuvent survenir : un infarctus du myocarde - et d’autant plus en cas d’âge avancé, de tabagisme et de présence d’une HTA “chronique“ qui préexiste à la grossesse -, ou un AVC hémorragique. Le risque de ce dernier est multiplié par 8 en cas d’HTA “chronique“. L’incidence de ces événements majeurs est à son acmé au moment de l’accouchement et au 5e jour post-partum. Au chapitre des complications à long terme, le risque de développer une HTA au décours est multiplié par 8. Ce surrisque est pérenne et ce, pour tous les évènements cardiovasculaires, avec une augmentation des décès cardiovasculaires et même autres que cardiovasculaires dans les années qui suivent, en particulier entre la première et la dixième année. "Si ces évènements sont relativement peu nombreux, relève le Pr Jacques Blacher (Unité HTA, prévention et thérapeutiques cardiovasculaires de l’Hôtel-Dieu, Paris), la cohorte concernée est grande (et se renouvelle chaque année !)". "L’HTA pendant la grossesse n’est pas dénuée de risque pour le fœtus aussi. Il y a davantage de prématurité, de petit poids de naissance, et de décès. Et ces enfants seront plus sujets aux maladies métaboliques et aux troubles neuropsychiques leur vie durant", ajoute-t-il. Cible de 140 mm Hg Pour prévenir ces complications, l’HTA doit être débusquée et traitée (IEC et bloqueurs du système rénine angiotensine étant contrindiqués à cette période, on table sur le labétalol ou la nifédipine) que l’HTA soit un accident de grossesse ou préexiste à celle-ci. Si les recommandations européennes préconisent une pression maximale à 150/95 mm Hg, l’étude CHAP* a été un coup de tonnerre qui a fait la démonstration d’un meilleur pronostic maternofœtal à 140/90 mm Hg (versus 160/105 mm Hg) : 140/90 mm Hg devrait donc être la nouvelle cible. Pour identifier une HTA gestationnelle, il existe deux principales balises sont : la pression à la 20e semaine et à 6 semaines du post-partum. Si l’HTA se résout spontanément, c’est qu’elle était bien gestationnelle. HTA "chronique" : planifier la grossesse Lorsque l’HTA est présente avant la grossesse, cette dernière doit être planifiée dans la mesure du possible, et l’atteinte des organes cibles appréciée. Automesure tensionnelle et Mapa (après 16 semaines) sont vivement conseillées. La pression artérielle baisse spontanément pendant les 16 premières semaines, le traitement devant être alors ajusté à la baisse… En revanche, il doit être renforcé en cas de chiffres supérieurs à 140/90 mm Hg, la pression diastolique ne devant pas être en-dessous de 80 mm Hg. En cas d’HTA sévère, au-delà de 160/110 mm Hg, une hospitalisation est préférable pour une réduction progressive. "On doit être très vigilant au 4e trimestre, insiste la Pre Béatrice Duly Bouhanick (service d’hypertension et de thérapeutique au CHU de Rangueil à Toulouse), qui est la période de tous les dangers, et notamment au 5e jour du post-partum où le risque de poussée hypertensive oblige à une surveillance de la pression artérielle au moins une fois par jour pendant sept jours et, si cela est nécessaire, à la prise de cinq jours de furosémide 20 mg avant une nouvelle évaluation entre la 6e et la 12e semaine post-partum".
- Sportif amateur, HTA gestationnelle, recos européennes : retour sur les 34e Journées européennes de la société française de cardiologie
- Dépister et prévenir les maladies cardiovasculaires du sportif amateur
- Évaluation du risque cardiovasculaire du patient diabétique : "le dogme de l’épreuve d’effort a vécu"
- Coronaropathies aiguës : les nouvelles recommandations européennes affinent la prise en charge
- HTA : ß-bloquants, le retour
La sélection de la rédaction