FMC : 10 points clésCoxarthrose
Le traitement est d’abord médical, à la fois général et local, avant d’envisager la pose d’une prothèse totale de hanche.
-
01Point formation n°1
La coxarthrose est une pathologie fréquente, en constante augmentation avec le vieillissement de la population, et constitue un enjeu en termes de santé publique et de dépenses de santé. La fréquence de l’arthrose est corrélée à l’âge, et sa prévalence pourrait atteindre 20 % de la population. Elle concerne 85 % des sujets âgés de plus de 70 ans. Le coût de l’arthrose est 7 fois supérieur à celui de la polyarthrite rhumatoïde.
L’arthrose, qui est source de douleurs, représente la deuxième cause d’invalidité, après les maladies cardiovasculaires, et la première cause de handicap chez les personnes âgées. -
02
Le diagnostic de coxarthrose est évoqué devant des douleurs inguinales irradiant dans le membre inférieur, avec une possible boiterie et l’installation d’une impotence fonctionnelle.
-
03
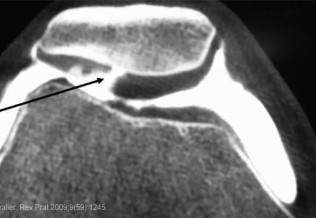
Le diagnostic est confirmé par les radiographies standard avec cliché de face et un faux profil permettant une étude comparative. L’atteinte est volontiers bilatérale et peut être asymptomatique. Une échographie montre un éventuel épanchement articulaire. L’IRM est réservée à l’élimination d’un diagnostic différentiel ou en cas de doute diagnostique. Les clichés standard pourront être répétés en cas d’aggravation et montrer une évolution du pincement, pouvant réaliser une coxarthrose destructrice rapide, ce qui peut se rencontrer notamment en cas de chondrocalcinose. Le bilan biologique est normal et notamment il n’y a pas de syndrome inflammatoire.
-
04
L’existence d’une dysplasie de hanche est une circonstance particulière qui constitue un facteur de risque de survenue d’une coxarthrose et de sa précocité. Ce facteur doit faire envisager une chirurgie correctrice afin de retarder la pose de prothèse, avant que l’interligne articulaire ne soit détruite.
-
05
Le principal diagnostic différentiel à éliminer est un rhumatisme inflammatoire, notamment de type spondyloarthropathie. Mais les symptômes sont associés à d’autres atteintes articulaires, une fissure de contrainte ou une nécrose de la tête fémorale, un syndrome du bourrelet cotyloïdien, une cruralgie. Une ostéolyse doit faire évoquer une affection tumorale, et un bilan spécifique doit être réalisé.
-
06
Le traitement repose sur les antalgiques et les AINS associés à une rééducation et à la mise au repos, au moins partiel, de l’articulation lors des poussées douloureuses. Des orthèses plantaires peuvent être utiles pour un meilleur équilibre postural. Les AINS doivent être prescrits sur des périodes courtes, surtout chez les patients fragiles avec des comorbidités cardiovasculaires les exposant à des complications.
-
07
Des mesures préventives de survenue et d’aggravation d’une coxarthrose doivent être prises, et notamment la lutte contre l’obésité et le surpoids afin de limiter les contraintes mécaniques. La pratique régulière d’un exercice physique afin de maintenir la fonction musculaire est souhaitable. Les objectifs du traitement sont la préservation de la mobilité, de la qualité de vie et le soulagement de la douleur.
-
08Point formation n°8
Les antiarthrosiques d’action lente (AASAL) ont une place dans la prise en charge de la coxarthrose. Leur effet est réputé modeste sur la douleur, mais ils sont dans l’ensemble bien tolérés et ne comportent pas d’interactions médicamenteuses. Les recommandations internationales confirment leur indication et ils permettent une réduction de consommation d’antalgiques et d’AINS. La chondroïtine sulfate, la diacéréine et les insaponifiables de soja et d’avocat sont des traitements symptomatiques à effet différé de l’arthrose de genou et de hanche. Ils disposent d’une AMM dans la coxarthrose.
-
09
En cas d’échec, une viscosupplémentation par acide hyaluronique, réalisée sous scopie ou échographie, peut apporter une amélioration significative et retarder la chirurgie, mais l’efficacité est incertaine et souvent d’une durée modeste.
-
10
Une prothèse totale de hanche (PTH) ne sera pas mise en place avant l’âge de 60 ans, sauf cas particulier. Grâce aux progrès techniques, la durée moyenne de vie d’une prothèse est de vingt ans. Toutefois, le risque d’une usure prématurée ou d’un descellement n’est pas à exclure et pose alors le problème de la reprise chirurgicale, toujours délicate. Trois matériaux constituent les prothèses : métal, polyéthylène, céramique. Ils en limitent l’usure, améliorent la fixation à l’os et évitent la luxation. Actuellement, la voie antérieure mini-invasive est souvent utilisée car elle évite la section musculaire, facilite la mobilisation rapide et réduit le temps de la rééducation fonctionnelle.
Références :
– Dehamchia-Rehailia N, et al. Arthrose. Rev Prat 2015;65(5):709-18.
– Henry M. Prothèse totale de hanche : voie d’abord antérieure ou postérieure ? Rev Prat 2016;66(7):707-10.
– HAS. Prise en charge de l’arthrose. Actualités & Pratiques n° 57, mars 2014.
Le Dr Frédéric Jacq déclare n’avoir aucun lien d’intérêts concernant les données présentées dans cet article.